ريفلاكس معده به مري (Gastroesophageal Reflux Disease) و مراقبتهای پرستاری آن
ريفلاكس معده به مري (Gastroesophageal Reflux Disease)
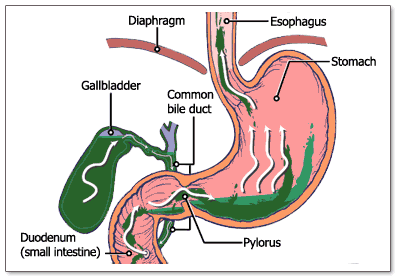
آناتومي و فيزيولوژي معده و مري
دستگاه گوارش دو عملكرد اصلي دارد جذب مواد مغذي و حذف مواد زايد. آناتومي دستگاه گوارش به گونه اي سازمان يافته كه مناسب اين اعمال باشد. در دهان غذا نرم شده و به داخل مجراي گوارشي فرستاده مي شود و لقمه اي غذا را به معده رانده و اسفنگتر تحتاني مري (LES) از پس زدن غذا (ريفلاكس)محتويات معده به دهان جلوگيري مي كند. مخاط مري يك پوشش اسفنگتري محافظ دارد كه انتشار يا جذب چشمگيري از طريق آن ميسر نيست. حركات پيشرونده مري درجهت مخالف دهان است.(1)
معده (Stomach):
كلمه ي يوناني آنgaster به معناي شكم(2) و اتساع شكلي از دستگاه گوارش است كه در قسمت پروگزيمال به اسفنگتر تحتاني مري كه با حلقه اي از جنس عضله ي صاف احاطه شده و در قسمت ديستال به اسفنگتر پيلور ختم مي شود. معده به چهار قسمت تقسيم مي شود:
1- كارديا (cardia)منطقه اي است با حدود نامشخص كه از محل اتصال مري-معده تا فوندوس امتداد دارد.
2- فوندوس (fundus)
۳- آنتروم (antrum)
۴- پيلور (pylous)
مري(oseophagus):
از كلمه ي يوناني osil به معناي من غذا را حمل مي كنم گرفته شده است نام ديگر آن Gullet است(4)مري در ميان سينه mediastnum و در حفره ي قفسه ي سينه در جلوي ستون فقرات و در پشت ناي و قلب قرار گرفته طول آن 25سانتي متر است.(5) مري يك لوله ي عضلاني تو خالي است كه براي انتقال مواد خورده شده از دهان به معده طراحي شده و اين انتقال را به شكلي هماهنگ انجام مي دهد مري از دو نوع عضله مخطط (يك سوم اول) و عضله صاف (دوسوم آخر) درست شده كه در بين دو اسفنگتر در فواصل بلع غذا, تونس بالايي داشته و منقبض هستند. اسفنگتر فوقاني مري (UES) باز مي شود تا لقمه غذا وارد مري شود. اسفنگتر تحتاني مري در آغاز بلع باز مي شود و تا زماني كه لقمه غذا وارد معده نشده، باز باقي مي ماند. سپس بسته تا مانع از ريفلاكس مواد خورده شده به داخل مري شود.(6)
تعريف بیماری GERD
GERD يكي از شايعترين اختلالات مجراي GER است.(7) مطالعات بر روي جامعه نشان مي دهد كه تا 15 درصد از افراد حداقل يك بار در هفته و 7 درصد به صورت روزانه دچار سوزش سردل و يا رگورژيتاسيون هستند. نشانه ها به واسطه جريان رو به عقب اسيد و ساير محتويات معده به داخل مري ايجاد مي شوند كه خود ناشي از ناكارايي پيوستگاه معده – مري مي باشد.(7)
اين بيماري سالانه حدود 12-10 ميليارد دلار هزينه هاي طبي مستقيم دارد و داروهاي ضد ترشح اسيد در زمره رايج ترين داروهاي تجويزي در آمريكا مي باشد.(8)
شايعترين علت استفاده از آنتي اسيد ها در ايالات متحده GI است.(9)
40 درصد آمريكايي ها حداقل يك بار دچار سوزش سردل در عرض يك ماه مي شوند. در ديگر كشورهاي غربي ميزان مشابهي از سوزش سردل معادل با 12-5 درصد گزارش شده است.(10)
در يك بررسي koufnann تخمين زد كه در 25 درصد از بيماران بيماري سير مزمن و عود كننده دارد. در 25 درصد از بيماران بيماري سير پيش رونده مزمن قابل قبول توجه دارد كه با ايجاد عوارض مشخص مي شود. سير بيماري علامت دار خفيف، به ويژه زماني كه بيمار به دنبال طبي نيست، شناخته نشده است.(11)
بيماري ريفلاكس معده به مري به سندرمي اطلاق مي گردد كه از ريفلاكس مري ناشي مي شود در واقع به دنبال ريفلاكس مخاط مري در تماس با محتويات معده قرار مي گيرد و همين مسئله به تدريج موجبات تجزيه و نابودي مخاط مري را فراهم مي كند.(12)
شايعترين فرم فتق مري از نوع لغزنده slidingo است (13) با اين حال بدون وجود فتق هياتال هم عوارض ديگر كه در بدن مددجو سبب ريفلاكس شوند. اين احتمال نيز وجود دارد كه در افراد مبتلا به فتق هاي هياتال هرگز تظاهرات ريفلاكس به وقوع نپيوندند.
GERD در تمامي گروه هاي سني مي تواند به وجود آيد. حدود 10 درصد افراد داراي تظاهرات روزانه GERD هستند و 3/1 افراد نيزبه صورت ماهانه تظاهرات آن را تجربه مي نمايند.(14)
اغلب اوقات افراد به تظاهرات اين عارضه بي توجهي نشان داده و آنها را به وجود تنيدگي در خود نسبت مي دهند.(15)
شناخت بيماري:
اگر چه توصيف سوء هاضمه و سوزش سردل در دوره 1000 ساله وجودداشته است، فهم امروزي بيماري ناشي از GERD از سال 1935 شروع شده است .winkelstein در گزارش كلاسيك خود مطرح كرد كه ازوفاژيت موجود در 5 بيمار شاخص كه در آندوسكوپي مشاهده شدند از منشا پپتيك هستند.(16)
علت شناسي و عوامل خطر:
بنظر مي آيد علت GERD انبساط يا شل شدن LES در مواقع نامناسب مي باشد. با اين حال علت دقيق اين بيماري هنوز مشخص نشده، اما معمولا ريفلاكس به دنبال رويدادهاي زير به وقوع مي پيوندد:
۱- تغيير در عصب دهي منطقه فشار واقع در اسفنگتر معدي- مري
۲- جابه جايي يا تغيير مكان زاويه محل اتصال معده به مري
۳- عدم كفايت و كارايي مناسب LES
علاوه بر رفتارهاي مربوط به حفظ و ارتقاي سلامتي، عوامل خطرزا نيز موضوعات حائز اهميتي هستند كه بايد به مددجويان آموزش داده شوند. اين عوامل عبارتند از: چاقي و اضافه وزن، حاملگي، جويدن توتون، كشيدن سيگار، مصرف غذاهاي چرب، استفاده از تئوفیلين، كافئين و شكلات و بالاخره بالا رفتن سطح استروژن و پروژسترون در بدن. به مددجو آموزش دهيد تا كشيدن سيگار و همچنين مصرف كافئين، شكلات، غذاهاي چرب را محدود نمايد چرا كه اقدامات اخير به پيشگيري از GERD كمك مي كنند، استفاده از وعده هاي غذايي با حجم اندك و نيز افزايش پروتئين مددجو در رژيم غذايي كمك كننده خواهند بود. كاهش وزن، بالابردن سر تخت هنگام خوابيدن، خودداري از بلند كردن اشياء، خم شدن و زور زدن و نيز عدم استفاده از لباس هاي تنگ و چسبان همگي مي توانند به پيشگيري از مشكل كمك نمايند. پس از وقوع GERD، اقدامي كه در راستاي اعاده سلامتي مي توان انجام داد، آموزش به مددجو پيرامون مصرف داروهاي تجويز شده است.(17)
پاتوفيزيولوژي:
مكانيسم هاي طبيعي ضد ريفلاكس مشتمل است بر LES، ستونهاي ديافراگمي و موقعيت آناتوميك پيوستگاه معدي – مري در زير هياتوس ديافراگمي. ريفلاكس تنها زماني روي مي دهد كه گراديان فشار بين LES و معده از بين مي رود. اين پديده 83-60 درصد مي تواند با كاهش دائمي يا گذراي تون LES حادث مي شود. كاهش فشار دلائمي LES ممكن است ناشي از ضعف عضلاني باشد كه اغلب علت واضحي ندارد. علل ثانويه نارسايي دائمي LES عبارت انداز: بيمارهاي شبه اسكلرودرمي و ميوپاتي همراه با انسداد كاذب و مزمن روده، بارداري، استعمال دخانيات، داروهاي آنتي كولينرژيك، شل كننده هاي عضلات صاف (داروهاي بتا آدرنرژيك، آمينوفيلين، نيترات ها، مسدود كننده هاي كانال كلسيم، مهار كننده هاي فسفودي استراز) آسيب LES به واسطه جراحي و ازوفاژيت:
tLESR بدون انقباض مري، مربوط به ريفلاكس وازوواگال است كه در آن شل شدن LES به وسيله اتساع معده القا مي گردد. افزايش tLESR باعث GERD مي شود. به جز نارسايي LES احتمال ريفلاكس محتويات معده در موارد زير افزايش مي يابد:
افزايش حجم معده (پس از صرف غذا، در انسداد پيلور، كندي تخليه معده، افزايش ترشح اسيد)
نزديك شدن محتويات معده به پيوستگاه معده به مري (در حالت درازكش، خم شدن به جلو، فتق هياتال)
افزايش فشار معده (چاقي، بارداري، آسيت، لباس چسبان)
عدم كفايت ستون هاي ديافراگمي كه هياتوس مري در ديافراگم را احاطه مي كنند و به عنوان يك LES خارجي عمل مي نمايند. از ديگر علل مستعد كننده GERD است.(18)
به عبارت ديگر عامل اساسي ايجاد ريفلاكس، ايجاد پديده حفره مشترك common carityphenomenon مي باشد كه بيانگر تساوي فشار مجراي مري با فضاي معده مي باشد. دريچه تحتاني مري مانع اصلي در برابر GERD مي باشد و از سوي ديگر قسمت ستوني ديافراگم نيز به هنگام دم، اين امر كمك مي كند. اسيدي كه به داخل مري باز مي گردد طي روندي دو مرحله اي پاك مي شود: يكي توسط انقباضات دودي مري كه به سرعت مري را از محتويات مايع خنثي مي سازد.(19)
بيماران مبتلا به GERD علامت دار معمولا يك يا چند مورد از موارد ذيل را نشان مي دهند:
1- كاهش تونس اسفنگتر تحتاني مري
2-شل شدن غيرطبيعي اسفنگتر تحتاني مري
3- كاهش كليرانس اسيد
4- بزاق غير طبيعي
5- توليد بيش از حد اندازه اسيد
6- تاخير در تخليه معده
7- ريفلاكس املاح صفراوي و آنزيم هاي پانكراس(20)
تماس مري با محتويات ريفلاكس شده از معده، به مقدار ماده ريفلاكس شده در هر نوبت، دفعات ريفلاكس در ميزان پاكسازي مري توسط جاذبه و انقباضات پريستالتيك مختل گردند پاكسازي مري با اشكال مواجه مي شود. اسيد ريفلاكس شده به مري توسط بزاق خنثي ميشود لذا اختلال در ترشح بزاق نيز زمان تماس با مري را افزايش مي دهد، در صورتي كه ماده ريفلاكس شده تا مري گردني و اسفنگتر فوقاني گسترش يابد مي تواند به حلق، حنجره و ناي وارد شود.
ازوفاژيت ريفلاكسي يكي از عوارض ريفلاكس بوده و به هنگامي روي مي دهد كه دفاعهاي مخاطي نتوانند به آسيب ناشي از اسيد، پپسين يا صفرا مقابله كند. ازوفاژيت خفيف مشتمل است بر تغييرات ميكروسكوپي به صورت ارتشاح مخاطي با گرانولوسيت ها يا تعداد اندكي از ائوزينوفيل ها، هايپرپلازي سلول هاي قاعده اي و طويل شدن فرورفتگي هاي درم . در بيماري ريفلاكس غير فرسايشي(NERD)، مخاط ممكن است طبيعي يا اريتماتو باشد.
ازوفاژيت فرسايشي erosire esophagitis: مستلزم آسيب مخاطي قابل رويت در آندوسكوپي به شكل قرمزي، شكنندگي، زخم هاي خطي سطحي و اگزودا مي باشد. در مطالعه بافت شناسي ارتشاح سلولهاي پلي مورف يا ارتشاح ضعيف ائوزينوفيلي و بافت گرانولاسيون ديده مي شود. تنگ شدگي پپتيك ناشي از فيبروزي است كه باعث تنگ شدن مجراي داخلي مري مي شود. تنگ شدگي هاي پپتيك در حدود 10 درصداز مبتلايان به GERD درمان نشده ديده مي شوند. تنگ شدگي هاي كوتاه ناشي از ريفلاكس خود به خودي معمولا 3-1 سانتي متر طول داشته و در قسمت ديستال مري نزديك پيوستگاه سنگفرشي - استوانه اي وجود دارند. تنگ شدگي هاي پپتيك طويل و لوله اي شكل مي تواند در اثر استفراغ مداوم يا لوله گذاري نازوگاستريك طويل مدت ايجاد مي شود. ازوفاژيت فرسايشي ممكن است توسط متاپلازي روده اي ترميم بايد (مري بارت) كه يك عامل خطرساز براي آدنوكارسينوم است.(21)
ريفلاكس اغلب شامل اسيدكلريك و محتويات معده و دئودئوم است. محتويات معده و دئودئوم نيز خود حاوي اسيد هاي صفراوي و شيره لوزالمعده مي باشند.(22)
تظاهرات باليني:
GERD ميتواند آغازي ناگهاني يا تدريجي داشته باشد. مددجو ممكن است از سوزش سردل، اودينوفاژي، ديس فاژي، رگورژيتاسيون اسيد، تند شدن آب دهان (آزاد شدن ترشحات نمكي در دهان sour mouth) پر شدگي دهان از آب water brush و آروغ زدن مكرر شكايت داشته باشد.(23)
اشكال در بلع جامدات ناشي از تنگي هاي پپتيك مي باشد.(24) درد شبيه آنژين يا آتيپيك قفسه ي سينه در برخي از بيماران روي مي دهد. اكثر مبتلايان به تنگي شدگي پپتيك سابقه اي از چندين سال سوزش سردل پيش از بروز ديسفاژي دارند. در يك سوم از بيماران، ديسفاژي نشانه اي است كه بيمار با آن مراجعه مي كند. ديسفاژي و كاهش وزن سريعا پيشرونده ممكن است دلالت بر پيدايش آدنوكارسينوم در مري بارت داشته باشند خونريزي به علت فرسايش مخاطي يا زخم بارت رخ مي دهد.(25)
درد در GERD معمولا به صورت احساس سوزش توصيف مي شود كه به سمت بالا و پايين در حال حركت است. اگر GERD شديد باشد، درد به سمت نواحي پشت گردن يا فك گسترش مي يابد. معمولا درد بعد از صرف غذا به وقوع مي پيوندد و با خوردن مايعات يا آنتي اسيدها برطرف مي شود گاهي اوقات همراه با فعاليت هاي افزايش دهنده ي فشار داخل شكمي نظير زور زدن يا بلند كردن اشياء هم ناراحتي به وجود مي آيد. مددجو ممكن است ناراحتي را با خوابيدن در حالت طاقباز يا هنگام نفخ معده نيز گزارش نمايد. ايستادن و راه رفتن ناراحتي را برطرف مي سازد. ديس فاژي نيز كه در اثر ادم، اسپاسم و باريك شدن مجرا به وجود مي آيد متناوب دوره اي بوده و در آغاز هر وعده ي غذايي بر شدت آن افزوده مي شود.(26)
بسياري از مبتلايان به GERD بدون نشانه باقي مانده، بسياري از بيماران علامتدار خود به خود بهبود مي يابند و تنها زماني مراجعه مي كنند كه علايم و عوارض شديد روي دهد.
تظاهرات خارج مري GERD به دليل ريفلاكس محتويات معده به داخل حلق، حنجره، درخت ناي، برونش، بيني و دهان ايجاد مي شوند. اين بيماري مي تواند سبب سرفه ي مزمن، لارنژيت و فارنژيت شود. خشونت صداي صبحگاهي ممكن است مشاهده شود. آسپيراسيون مكرر ريوي مي تواند موجب بروز يا تشديد برونشيت مزمن، آسم، احساس گرفتگي گلو (globus sensation)، فيبروز ريوي، بيماري انسداد مزمن ريه يا پنوموني شود. سينوزيت مزمن و پوسيدگي دندان ها نيز در GERD مشاهده شده اند.(27)
تشخيص:
در بسياري از موارد، تشخيص به راحتي بر اساس شرح حال به تنهايي مسجل مي شود و تشخيص ريفلاكس غالبا براساس علائم باليني مي باشد و به خصوص در مواردي كه علائم بارز و معمول (تيپيكال) ريفلاكس وجود دارد تشخيص بيماري ساده است. اندوسكوپي روشي حساس براي تشخيص بيماري ريفلاكس نيست زيرا فقط 15%بيماران مبتلا به ريفلاكس، شواهد اندوسكوپي ازوفاژيت را دارند، اما اندوسكوپي براي بررسي عوارض اين بيماري مانند زخم های مري، تنگي و ازوفاگوس بارت مفيد است. در عكسبرداري از مجاري گوارشي فوقاني بعد از بلع باريم ممكن است برگشت ماده ي حاجب مشاهده شود اما اين روش نيز حساسيت زيادي براي تشخيص ريفلاكس ندارد.(28) درمان آزمايشي با يك دارويPPI مانند امپرازول،40ميلي گرم دو بار در روز به مدت يك هفته، مي تواند تشخيص GERD را تاييد كند. مطالعات تشخيصي در بيماراني لازم هستند كه علائم پايدار داشته باشند، ضمن درمان علامتدار باشد، يا دچار عوارض بيماري باشند. رهيافت تشخيصي به GERD را مي توان به سه بخش تقسيم نمود:
1- تاييد آسيب مخاطي 2- تاييد و تعيين ميزان ريفلاكس 3- تعريف پاتوفيزيولوژي
*آسيب مخاطي از طريق بلع باريم، ازوفاگوسكوپي و نمونه برداري مخاطي، تاييد مي شوند. نتايج بلع باريم معمولا طبيعي است، اما ممكن است تشكيل تنگ شدگي يا زخم را برملا سازد. وجود يك تنگ شدگي تيك مري فوقاني، يك زخم عميق، يا آدنوكارسينوم مطرح كننده ي مري بارت مي باشد. ازوفاگوسكوپي ممكن است وجود ازوفاژيت فرسايشي، تنگ شدگي پتيك، زخم يا متاپلازي بارت با يا بدون وجود يك تنگ شدگي پپتيك، زخم، يا آدنوكارسينوم را نشان دهد. روشهاي مختلفي براي تصويربرداري در داخل بدن ابداع شده اند كه شناسايي مخاط بارت، ديس پلازي، يا كارسينوم را در حين آندوسكوپي آسان مي كنند ازوفاگوسكوپي نمي تواند GERD را تشخيص دهد؛ بتايج اين روش درNERD-كه يك سوم تا يك دوم از تمام موارد GERD را شامل مي شود-طبيعي است. نمونه برداري از مخاط و آزمون برنشتاين به تشخيص NERD كمك مي كند. نمونه برداري از مخاط ممكن است تغييرات مراحل اوليه ازوفاژيت را نشان دهد-كه از جمله ي آنها، اتساع فضاهاي داخل سلولي است. نمونه برداري هاي مخاطي بايد دست كم 5سانتي متر بالتر ازLES انجام شوند، زيرا تغييرات مخاطي مري در ازوفاژيت مزمن در ديستال ترين قسمت مري در افرادي كه از ساير جهات سالم هستند كاملا شايع مي باشند. در آزمون هاي برنشتاين محلولهاي 1/0نرمال HCL و نرمال سالين به مري انفوزيون مي شوند. در ميتلايان به ازوفاژيت علامتدار، انفوزيون اسيد-اما نه سالين-نشانه هاي سوزش سردل را برمي انگيزد. تظاهرات فوق مري را مي توان با معاينه دقيق گوش، حلق و بيني و معاينه ي ريه تشخيص داد.
*تاييد و اندازه گيري كمي ريفلاكس را مي توان در مواقع لازم به وسيله ي ثبت سرپايي و دراز مدت (48-24ساعته) مري انجام داد. ثبت دراز مدت PH را مي توان به وسيله ي يك كپسول حساس به PH(BRAVO) انجام داد كه به وسيله ي آندوسكوپ در داخل مري قرار داده ميشود و ديگر احتياجي به روش مرسوم استفاده از پروب PH از راه بيني نيست. براي ارزيابي ريفلاكس حلقي، مي توان از يك دستگاه ثبت همزمان PH در حلق و مري بهره جست.
ثبت PH تنها براي بررسي ريفلاكس اسيد مناسب است. مشاهده ي ازوفاژيت در آندوسكوپي، با ريفلاكس معده به مري همبستگي ندارد. اثبات ريفلاكس تنها در مواردي ضروري خواهد بود كه نقش ريفلاكس در مجموعه نشانه ها نامشخص باشد، به ويژه در بررسي نشانه هاي فوق مري، در موارد مبتلا به NERD، و در مواردي كه درد غير قلبي قفسه ي سينه وجود دارد. ريفلاكس محتويات غير اسيدي مي تواند مسئول بروز رگورژيتاسيون و تظاهرات خارج مري GERD باشد. ريفلاكس محتويات غير اسيدي را مي توان با استفاده از آزمون مقاومت ظاهري(اميدانس) اثبات كرد.
*تعريف عوامل پاتوفيزيولوژيك در GERD گاه براي تصميم گيري هاي درماني نظير جراحي ضدريفلاكس ضروري است. بررسي حركات مري، اطلاعات كمي مفيدي در رابطه با كفايت LES و كاركرد حركتي مري فراهم مي آورد. شناسايي tLESR به عنوان علت GERD مستلزم مطالعاتي است كه در شرايط باليني معمول در دسترس نيستند.(٢٩)
به طور كلي براي اثبات وجود ريفلاكس از مانومتري مري راديولوژي با خوردن باريم، ازوفاگوسكوپي، بيوپسي مري، معاينات سيتولوژي، آناليز ترشحات معده و تست پرفيوژن اسيد استفاده مي كنند، تمامي اين تست ها مي تواند تشخيص GERD را تاييد نماييد.(٣٠)
درمان:
اهداف درمان عبارتند از رفع علايم، بهبود ازوفاژيت فرسايشي و پيشگيري از عوارض است.(31)
روش هاي درماني زيادي براي ريفلاكس استفاده مي شود. درمان با تغيير سبك زندگي براي كاهش بروز ريفلاكس شروع مي شود اين مانورها غالبا موفقيت كامل نداشته و اكثر بيماران به درمان هاي طبي ديگر نيز براي رفع علايم احتياج پيدا مي كنند.(32) در GERDهاي خفيف، تغيير رژيم غذايي و شيوه زندگي براي رفع تظاهرات كافي خواهند بود به مددجو آموزش دهيد تا:
براي كاهش مقدار غذاي موجود در معده، تعداد دفعات مصرف غذا را افزايش داده (مثلا 6-4 وعده در روز)و از حجم آنها بكاهد.
همراه غذا از مايعات به ميزان كافي استفاده نمايد تا بدين ترتيب به عبور غذا كمك شود.
به آرامي غذا بخورد و مواد غذايي را به خوبي بجود تا بزاق كاملا با غذا آميخته شود.
از مصرف غذاهاي بسيار داغ يا سرد، ادويه جات، چربي ها، الكل ها، قهوه، شكلات و آب مركبات پرهيز نمايد تا بدين ترتيب اسيد معده كاهش پيدا كند.
3ساعت قبل از خواب از خوردن غذا و نوشيدن مايعات خوداري كنيد تا از مشكل متداول ريفلاكس شبانه جلوگيري به عمل آيد.
براي پيشگيري از بروز ريفلاكس شبانه، سر تخت را 6تا8 اينچ بالا آوريد.
در صورت داشتن اضافه وزن درصدد كاهش وزن برآيد تا گراديان فشار معده به مري كاهش يابد.
از مصرف فراورده هاي توتون، ساليسيلات ها فنيل بوتازون خوداري كند، چون فراورده هاي مذكور ازوفاژيت را وخيم تر مي كنند.(33)
آنتي اسيد مايع (هيدروكسيد آلومينيوم - هيدروكسيد منيزيم) 30ميلي ليتر ،30دقيقه پس از صرف غذا و پيش از خواب.
مكانيسم اصلي ايجاد، اختلال در حركت اسفنگتر تحتاني مري است اما درمانهايي كه امروزه براي تقويت حركات به كار مي روند موفقيت چنداني ندارند.(34)
داروهاي مورد استفاده در GERD
براي درمان GERD از داروهاي نظير آنتي اسيدها، آنتاگونيست هاي گيرنده هيستامين، كلي نرژيك ها، محرك هاي گوارشي و بازدارنده هاي پمپ پروتون استفاده مي شود. درمان دارويي اغلب با آنتي اسيدها آغاز مي گردد، اين داروها عموما باعث تسكين سريع تظاهرات مي شوند به طور معمول مددجو بايد يك ساعت قبل و3-2ساعت بعد از هر وعده ي غذايي30ml آنتي اسيد مصرف نمايد تا بدين ترتيب ترشحات اسيد معده به حالت خنثي يا بافري در آمده و لايه ي مخاطي نرم شده و تسكين يابد. مددجويان معمولا تركيبي از فراورده هاي نظير كلسم كربنات، منيزيم كربنات، منيزيم هيدروكسيد، آلومينيوم هيدروكسيد را نيز تحمل مي كنند.
اگر ترشحات شديد يا مداوم باشد، در آن صورت آنتاگونيست هاي گيرنده ي هيستامين نظير رانيتيدين يا فاموتيدين براي مددجو تجويز خواهند شد. اين داروها، بر گيرنده ي H2 هيستامين در سلول هاي پاراتيال يا جداره ي معده اثر بازدارنده دارد و در نتيجه ترشحات اسيد معده را كاهش مي دهند. آنتاگونيست هاي گيرنده هاي هيستامين در صورت تجويز بايد يك ساعت بعد قبل يا بعد از آنتي اسيدها مصرف شوند.
در مددجويان دچار تظاهرات شديد، بتانكول نيز به رژيم غذايي افزوده مي شود، چرا كه داروهاي مذكور با افزايش فشار LES از بروز ريفلاكس پيشگيري به عمل مي آورد. ازآنجا كه بتانكول يك داروي كلينرژيك است و موجب افزايش ترشح اسيد معده مي شود، لذا معمولا همراه با آنتي اسيدها و آنتاگونيست هاي گيرنده ي هيستامين تجويز مي گردد. اين دارو بايد قبل از غذا مورد مصرف قرار گيرد.
احتمال دارد متوكلوپراميد نيز براي مددجو تجويز شود. متوكلوپراميد يك داروي كلينرژيك و ضداستفراغ است كه با تحريك عضلات صاف دستگاه گوارش فشار LES را افزايش داده و سرعت تخليه ي محتويات معده را بالا مي برد (محركGI). اين دارو30تا60 دقيقه قبل از غذابايد مورد مصرف قرار گيرد.(35)
در افرادي كه براي مدت زمان طولاني از داروهاي ضد التهابي غير استروئيدي(NSAIDS) جهت درمان استفاده كرده اند. مصرف ميزوپروستول(سايتوتك) ميتواند سودمند واقع گردد، چرا كه ميزپروستول از پيدايش اولسر معده جلوگيري به عمل آورده و در برخي موارد مانع بروز تظاهرات GERD مي شود(36) كه البته داروهاي PPI موثرترند و كاربرد رايج تري دارند. PPIها از قدرت مساوي برخوردارند. اومپرازول20،mg/dلانسوپرازول30mg/d، پانتوپرازول40mg/d، اسومپرازول40mg/d، رابپرازول20 mg/d براي هشت هفته در ۹۰٪ از بيماران مي تواند ازوفاژيت فرسايشي را درمان كند. دارو بايد 30دقيقه پيش از صبحانه مصرف شود. بيماران مقاوم بايد دوز را دو برابر كند. از آنجا كه GERD بيماري مزمني است، غالبا به درمان نگهدارنده ي دراز مدت نياز دارد، و تا 80% از بيماران ظرف يك سال پس از قطع درمان، عود علايم را تجربه مي كنند. داروهاي PPI موثرترين داروها در جلوگيري از سركوب شديد اسيد باعث هيپرگاسترينمي مي شود، اما خطر تومورهاي كارسينوئيد يا گاسترينومها افزايش نمي يابد. جذب ويتامين B12 و كلسيم به واسطه درمان كاهش مي يابد. در بيماراني كه تحت درمان دراز مدت با داروهاي PPI قرار داشته اند، ميزان بروز شكستگي هيپ افزايش پيدا مي كند. بيماران مبتلا به مري بارت كه همزمان به ازوفاژيت نيز دچار هستند، بايد تحت درمان مشابه قرار گيرند؛ اما سركوب اسيد نمي تواند باعث بهبود متاپلازي بارت يا پيشگيري از سرطان شود. بيماران مبتلا به تنگ شدگي پپتيك به منظور رفع ديسفاژي تحت درمان گشادكننده مري با آندوسكوپ قرار مي گيرند. اين بيماران نيز بايد به طور جدي درمان ضد ريفلاكس دريافت دارند. ازوفاگوسكوپي بايد بيماراني كه مشكوك به عوارضي هم چون خونريزي يا بروز سرطان هستند انجام شود.(37)
درمان جراحي:
در مواردي كه بيمار به درمان طبي جواب ندهد از جراحي كمك گرفته مي شود.(38)
سه نوع عمل جراحي مختلف وجود دارد كه عبارتند از:
فوندوپليكاسيون نيسن(Nissen): جراحي ضدريفلاكس كه در آن فوندوس معده دور مري پيچانده مي شود، يك سد ضد ريفلاكس ايجاد مي كند. كارايي اين سد ضدريفلاكس به نوع جراحي و تجربه مهارت جراح بستگي دارد. فوندوپليكاسيون از طريق جراحي باز تا حدود زيادي جاي خود را به فوندوپليكاسيون لاپاروسكوپيك داده است، و روش هاي اندوسكوپيك بايد به عنوان يك آلترناتيو جهت بيماران جواني كه نياز به درمان طولاني مدت با دوزهاي بالاي مهاركننده پمپ پروتون پيدا مي كنند،در نظر گرفته شود. يك كانديداي آرماني براي انجام فوندوپليكاسيون، بيماري است كه مبتلا به شكل كلاسيك GERD است و به درمان با داروهاي PPI پاسخ خوبي مي دهد و بررسي تحريكي نشان دهنده ي فشار دائما ناكافي اسفنكتر تحتاني و انقباضات پريستالتيك طبيعي در تنه ي مري مي باشد.(39)
عمل هيل (Hill): در عمل هيل مدخل مري را تنگ كرده و قسمت ديستال مري و معده را به ليگمان قوسي مياني وصل مي كنند (گاستروپكسي خلفي). با اين عمل قدرت اسفنگتر تقويت شده و يك دريجه ي مجدد معده اي-مروي نيز ساخته مي شود. در عمل هيل از چرخش نسبي استفاده مي شود يعني بعد از شكاف دادن شكم معده را 180درجه حول مري مي چرخانند.
عمل بلسي(Belsey): قسمت قدامي و جانبي معده را تا كرده و به قسمت ديستال مري وصل مي كنند. در اين جراحي بدون اينكه مري و نيز ديافراگم را باز كنند, زاويه ازوفاگاستريك را ميسازد. در جراحي اخير قفسه ي سينه را شكاف داده و مري را 280درجه مي چرخانند. بيماراني كه تحت عمل جراحي قرار مي گيرند را بايد تشويق به مصرف داروهاي ضد ريفلاكس نمود تا شانس عود كاهش يابد. در موارد رفلاكس شديد, مي توان از پروتز Angelchik استفاده كرد. در اين روش يك لاپاراتومي انجام داده و پروتز مصنوعي از جنس سيليكون را دور قسمت ديستال مري مي دوزند. پروتز در حول LES قرار گرفته و فشار آن را تقويت مي كند. نشاني موفقيت جراحي اخير متفاوت بوده و بستگي به مشكلات آتي دارد. اين جراحي ممكن است در ریفلاكس هاي شديد موفقيت آميز نباشند.(40)
اندولومينال گاسروپليكاسيون يك درمان پزشكي است كه براي علاج GERDهاي نشانه دار مورد استفاده مي گيرد. با كمك اين روش، در LES، چين يا پيلي ايجاد مي شود. براي ايجاد چين يا پيلي، سيستم اندوسينچ را كه همانند يك چرخ خياطي كوچك عمل مي كند به انتهاي يك اندوسكوپ قابل انعطاف استاندارد متصل مي سازد، سپس پزشك با كمك اين وسيله بخيه در محل نزديك به LES به وجود آيد. براي انجام اين عمل سرپايي تنها استفاده از يك آرامبخش ضعيف كافي به نظر مي رسد و مددجويان مي توانند روز بعد فعاليت هاي عادي خود را دوباره از سر گيرد.(41)
بيماران مبتلا به GERD علامتدار با ريفلاكس اسيدي اندك يا بدون اسيد يا ريفلاكس قليايي (صفراوي) نيز نامزدهاي مناسبي براي جراحي ضدريفلاكس هستند. درمان هاي غير جراحي ازوفاژيت قليايي عبارتند از اقدامات عمومي ضد ريفلاكس و خنثي كردن نمك هاي صفراوي با كلستيرامين، هيدروكسيد آلومينيوم، يا سوكرالفات. سوكرالفات در اين موارد فوق العاده سودمند است، چرا كه به عنوان يك محافظت كننده ي مخاطي نيز عمل مي كند.(42)
غذاها و داروهايي كه تون اسفنگتر تحتاني مري را تحت تاثير قرار مي دهند:
|
افزايش تون LES: * داروها » آگونيست هاي آلفا –بلوكرهاي بتا- داروهاي كولينرژيك- آنتي اسيدها- متوكلوپراميد- سيزاپريد- دوپامين- ديازپام- پروژسترون- مورفين *غذاها» پروتئين |
|
كاهش تون LES: *داروها » آنتاگونيست هاي آلفا و بتا – آنتي كولينرژيك ها- تئوفيلين سوماتواستاتين – بلوكرهاي ورود كلسيم *غذاها » چربي – شكلات- پياز – نعناع- اتانول |
عوارض بيماري ريفلاكس:
عوارض شايع بيماري ريفلاكس شامل ازوفاژيت، زخم و ايجاد تنگي در مري مي باشد. تنگي ها معمولا باعث ديسفاژي پيشرونده در برابر غذاهاي جامد مي شوند و اغلب درمان آنها با گشاد كردن از طريق اندوسكوپ و سپس مصرف جدي داروهاي ضد ترشح اسيد براي پيشگيري از عود صورت مي گيرد.(43)
اقدامات پرستاری:
معاینه پرستاری به شیوع و شدت علایم دقت کرده و نیز ارتباط آنها را با غذا و سایر فراورده های غذایی بررسی کند. پرستار همجنین باید به وضع تغذیه ای و حال عمومی بیمار توجه نماید.(44)
مداخلات و مراقبت های پرستاری
تظاهرات خاصي كه از سوي مددجو تجربه شده را شناسايي كنيد. زمان آغاز تظاهرات، تعداد دفعات و وقوع و شدت آنها و نيز رابطه ي ميان بروز تظاهرات با غذا و فراورده هاي غذايي گوناگون را ثبت نماييد. به مددجو كمك كنيد تا ظاهر عمومي و وضعيت غذايي خود را حفظ كند. مددجو را مورد شناسايي عوامل خطرزاي منجر به GERD ياري داده و روش هاي تغيير شيوه ي زندگي در جهت كاهش عوامل خطرزا به وي آموزش دهيد.(45)
تشخیص پرستاری:
درد ناشی از تحریک مری (بعلت رفلاکس معده)
برنامه ریزی؛ نتایج قابل انتظار: کاهش یا فقدان درد وقتی مسجل می شود که بطور لفظی این مسئله را بیان کند.
بررسی تکمیلی: پرستار باید نوع جیره ی غذایی مصرفی را گوشزد کرده و نیز اثرات درمان و قابلیت فهم بیمار را بررسی کند. پرستار باید دستورات دارویی بیمار را انجام داده و میزان تاثیر آنها را ارزیابی نماید.
تشریک مساعی مشکلات: ریسک بالا برای آسیب ناشی از عمل جراحی و لوله های سینه ای.
برنامه ریزی؛ نتایج قابل انتظار: موارد زیر نشان می دهد که از بروز عوارض جلوگیری شده است: عدم خونریزی، فقدان نشانه های عفونت، درجه حرارت طبیعی و عدم نشانه ها و علائم ناشی از لوله های سینه ای نظیر دیسرس تنفسی.
بررسی تکمیلی: بطور کلی مراقبت های قبل از عمل این بیماران همانند سایر جراحی هاست. کارهای لازم قبل از عمل نظیر تست های آزمایشگاهی، مصرف دروهای قبل از عمل و عدم صرف غذا در شب قبل، همگی باید چک شود. پرستار باید میزان اهمیت سرفه و تنفس عمیق را بدنبال جراحی (جهت جلوگیری از عوارض تنفسی) شرح دهد. اگر شکاف سینه ای داده می شود، باید به بیمار روش حفظ و مراقبت از لوله ی سینه ای نیز آموزش داده شود. برای پیشگیری از اتساع معده بعد از جراحی می توان از لوله نازوگاستریک سود برد. به دنبال شکاف سینه، لوله سینه (chest tube) کار گذاشته می شود. اگرچه تنفس بعد از جراحی می تواند دردناک باشد ولی بیمار برای جلوگیری از عوارض تنفسی باید تنفس عمیق و سرفه انجام دهد. پرستار باید زخم را از نظر ترشح و نشانه های عفونت بررسی کند. از باز بودن مجرای نازوگاستریک اطمینان حاصل نماید تا معده متسع نشود.
معمولا بعد از 24 ساعت رژیم مایعات را شروع کرده و بتدریج تا حد تحمل و نیز تا بازگشت پریستالتیسم آن را زیاد می کند. برای جلوگیری از اتساع بیش از حد معده، مصرف مکرر و کم غذا را توصیه کنید. به دنبال فوندوپلیکاسیون، ممکن است سندرم گاز تو خالی (Gas-bloat syndrome) روی می دهد. این سندروم وقتی بروز می کند که فوندس بیش از حد بچرخد به طوری که منجر به تجمع گاز و عدم قدرت آروغ زدن شود. بیمار باید از مصرف نوشیدنی های کربنات دار، نوشابه و غذاهای مولد گاز پرهیز کند. تحرک فرد می تواند سبب کمک به امواج پریستالتیسم و دفع گازهای دستگاه گوارش شود. سندرم اخیر معمولا گذرا است. بیمار باید بروز علائمی نظیر دیسفاژی، احساس پری در اپی گاستر، نفخ یا قاروقور شکم را به پزشک یا پرستار خود گزارش دهد.
ارزیابی: پرستار باید نتایج برنامه خود را بررسی کند. در صورتی که اهداف مورد نظر حاصل نشده باشد، برنامه ی خود را در جهت رفع احتیاجات بیمار تغییر دهد.
مراقبت بعد از بیمارستان:
آموزش موقع ترخیص؛رعابت نکات زیر مهم است:
باید جزوه ای از مواردی که سبب عود بیماری شده و باید پرهیز نمود (نظیر الکل، آسپرین، شکلات و قهوه) تهیه کرد.
رژیم غذایی را کنترل کنید که با عمل LES تداخل نداشته باشد مثلا محدودیت مصرف مایعات و غذا قبل از خوابین.
مقدار داروی مصرفی طرز عمل و عوارض آن را (نظیر آنتی اسید) برای بیمار شرح داده و جزوه ای از داروهای ممنوعه در اختیار وی قرار دهید.
وضعیت درست موقع خوابیدن، بالا بردن سر و ... را آموزش دهید.
پیگیری مراقبت: باید به بیمار علائمی که نیاز به پیگیری و معاینه بیشتری دارند نظیر عود علائم خصوصا تهوع و استفراغ، استفراغ خونی و نیز نشانه های انسداد را گوشزد کرد.(46)
 اللهم اخرجنی من ظلمات الوهم و اکرمنی بنور الفهم
اللهم اخرجنی من ظلمات الوهم و اکرمنی بنور الفهم